При варикоцеле спермограмма является одним из основных диагностических методов, помогающих полностью раскрыть клиническую картину данного заболевания. Она позволяет детально исследовать состояние спермы. Это необходимо для определения функциональности яичек, так как причина мужского бесплодия кроется именно в том, насколько эти органы способны производить качественную сперму.
Так, при двухстороннем варикоцеле происходит снижение сперматогенеза, поскольку в связи с болезнью сильно ухудшаются условия для развития сперматозоидов. Однако даже самые качественные показатели спермы, определяемые с помощью спермограммы, не укажут на точную причину мужского бесплодия.

Спермограмма как метод диагностики варикоцеле
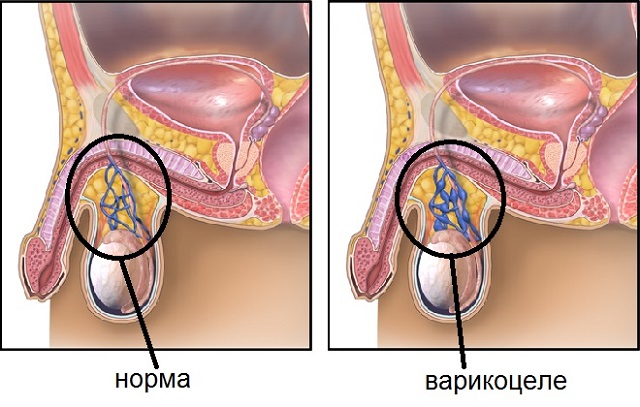
Варикоцеле — заболевание мужских половых органов, которое является фактором возникновения бесплодия. Внутри яичка происходит варикозное расширение вен возле семенного канатика. Эта проблема считается наиболее распространенной, хотя жизни мужчины она не угрожает. Многие живут с этим недугом долгие годы без особого беспокойства. Бесплодие и сильный болевой синдром возникает в качестве осложнения только при варикоцеле 3 степени.
При заболевании и смещении почечной вены, нижней половой вены и сужении просвета в крупных магистральных венах возникает двустороннее варикоцеле. Этот вид патологии способен развиться на фоне заболеваний других органов малого таза, которые ведут к повышенному венозному давлению.
В большинстве случаев варикоцеле диагностируется случайно, во время общего медицинского осмотра. Осуществляется это с помощью традиционных методов диагностики, таких как:
- физический осмотр пациента;
- пальпация;
- УЗИ с использованием допплеровского контрастного вещества;
- флебография и др.
Достоверность играет ключевую роль в постановке диагноза варикоцеле, и спермограмма позволяет получить именно такие результаты.
Если диагноз подтверждается, то мужчине с варикоцеле предлагают пройти лечение с помощью хирургического вмешательства. Операция, произведенная на ранних стадиях развития болезни, позволяет улучшить шансы на выздоровление и восстановление репродуктивных функций. Сегодня существует несколько вариантов подобных операций:
- открытая полостная операция;
- лапароскопия;
- микрохирургическая операция.
Малоинвазивные методы пользуются большой популярностью, так как позволяют осуществить процедуру быстро, с наименьшей болезненностью и высокой эффективностью, в результате наблюдается улучшение сперматогенеза. Поэтому часто фертильность представителя сильного пола восстанавливается, что подтверждает повторная спермограмма после операции варикоцеле.
Спермограмма — это важный диагностический метод, позволяющий увидеть предполагаемые патологические отклонения и выяснить причины развития заболевания. Но помимо физического здоровья и качества семени мужчины необходимо учитывать и другие факторы, влияющие на невозможность естественного зачатия: взаимодействие сперматозоидов с организмом женщины, сам процесс активации сперматозоидов, состояние их ДНК.
Подготовка к диагностике
Чтобы результаты спермограммы были максимально достоверными, к процедуре необходимо правильно подготовиться. Для этого важно прекратить любые половые контакты за 5-7 суток до начала тестирования. К этому времени все основные показатели спермы улучшаются. Считается, что частая эякуляция значительно снижает количественные показатели семенной жидкости, хотя на ее качество и способность мужчины зачать не влияет. Оптимальными показатели считаются у мужчины, который эякулирует в среднем 1 раз в 3-4 дня.
При подготовке к сдаче спермограммы запрещается употребление алкоголя, даже в самых минимальных дозах, кофеина. Необходимо воздержаться от посещения бань, саун и бассейнов. Важно прекратить на время проведение любых физиотерапевтических процедур, прием лекарственных препаратов, не подвергаться прямому воздействию ультрафиолетовых лучей.
Если были проведены такие инструментальные методы диагностики, как УЗИ, МРТ, КТ, рентгенологическое обследование, то анализ необходимо отложить на несколько дней. Если мужчина длительное время лечится от воспалительных заболеваний уретры, органов мошонки, предстательной железы, то приступить к выполнению анализа разрешается не раньше чем через 2 недели после того, как будет окончен полный курс лечения.
Если проводится диагностика варикоцеле третьей степени, то особенно важно за несколько дней до процедуры избегать любых физических нагрузок и эмоциональных стрессов. Необходимо соблюдать режим труда и отдыха, спать не менее 8 часов сутки.
Не рекомендуется проводить спермограмму, если пациент за неделю до начала исследования перенес инфекционное или вирусное заболевание, которое сопровождалось сильным повышением температуры тела. Как только ситуация улучшилась и пациент полностью здоров, можно приступать к тестированию. Если тестирование проводится повторно, то периоды воздержания до него должны быть одинаковые, иначе полученные результаты будут иметь значительные колебания.

Проведение тестирования
Утром накануне проведения спермограммы мужчине необходимо опорожнить мочевой пузырь и провести тщательный гигиенический туалет. Тестирование может проводиться в лаборатории и в домашних условиях. Для этого используют либо мастурбацию, либо половой акт со специальным презервативом. Сперма собирается в специальный контейнер. Важно следить за тем, чтобы выделилось максимальное ее количество в процессе эякуляции. Нельзя пользоваться во время проведения спермограммы никакими лубрикаторами.
Идеально, если проба спермы собрана непосредственно в лаборатории и не потрачено время на ее транспортировку. Если тестирование проводилось в домашних условиях, то доставка образца спермы в лабораторию должна осуществляться не позднее чем через 1 час после сбора. Важно соблюдать правильный температурный режим: сперма должна содержаться только при комнатной температуре. Любое ее повышение или понижение может изменить все показатели пробы.
Если результаты указывают на наличие серьезных отклонений от нормы, то рекомендуется сначала устранить все возможные факторы, которые могут влиять на искажение результата спермографии, и пройти тестирование еще несколько раз. Только при условии, что количественная и качественная картина сперматозоидов будет повторяться, врачи рекомендуют оперировать.
Если после проведения диагностики полученные результаты будут в пределах нормы, но в то же время паре не удастся зачать ребенка на протяжении 4 месяцев, то рекомендуется повторить процедуру. Спермограмма после варикоцеле проводится в обязательном порядке. Ее результаты укажут, насколько эффективно прошла операция и каковы шансы на восстановление фертильности у мужчины.
Показатели спермограммы
В качестве референтных значений для определения качественных, количественных и морфологических показателей пробы спермы мужчины экспертами Всемирной Организации Здоровья установлены следующие нормы:
- Общий объем образца спермы должен быть не менее 1,5 мл.
- Показатель кислотности — 7,2.
- Концентрация сперматозоидов составляет 15 млн. в 1 мл.
- Общее количество сперматозоидов — 39 млн. во всем объеме полученной пробы спермы.
- Количество живых сперматозоидов — не менее 58%.
- Количество подвижных сперматозоидов — не менее 40%.
- Количество сперматозоидов с прямолинейным движением — 32%.
- Количество сперматозоидов с нормальной структурой — 4%.
- Отсутствие агглютинации сперматозоидов.
- Вязкость спермы должна быть меньше 2 см.
- Количество лейкоцитов в сперме не должно превышать 1 млн. в 1 мл.
Эти показатели приняты за стандарт, используемый в мировой диагностической практике. Они были получены в результате исследования более 4000 мужчин из 14 стран. Причем вышеуказанные показатели были выявлены у 95% мужчин, которым удалось зачать ребенка на протяжении 1 года.
Благодаря референтным показателям выявляются такие патологии спермы, как азооспермия, олигозооспермия, лейкоспермия и др. Большое значение имеет не только наличие активных сперматозоидов в эякуляте, но и их правильная форма, и способность двигаться прямо. Нарушение этой способности считается патологией, которая называется «астенотератозооспермия». Мужчины, которые имеют подобные аномалии, не способны произвести сперму такого качества, чтобы нормально оплодотворить яйцеклетку.
С помощью метода спермографии определяется также морфология сперматозоидов. Эта важная характеристика указывает на возможные причины бесплодия. Среди нарушений строения мужских половых клеток могут наблюдаться следующие дефекты (возникают при тератозооспермии):
- головка неправильной формы;
- неправильная длина хвоста;
- различные утолщения или перегибы хвоста;
- наличие в головке вакуолей;
- отсутствие 1 хромосомы.
Патологии спермы
Спермограмма показывает полную клиническую картину состояния сперматозоидов. Кроме того, большое значение имеет их количество. Выделяют следующие патологии, которые могут быть обнаружены в эякуляте мужчины:
- Азооспермия — наблюдается полное отсутствие сперматозоидов в образце спермы.
- Астенозооспермия — наличие в сперме большого количества неподвижных сперматозоидов, а их количество с прямолинейным движением чрезвычайно мало.
- Олигозооспермия — общее количество сперматозоидов в образце слишком мало, чтобы достигнуть цели оплодотворения яйцеклетки.
- Астенотератозооспермия — образуется слишком малое количество сперматозоидов, имеющих правильную форму и способных двигаться прямо.
- Олиготератозооспермия — малое количество сперматозоидов с нормальной формой.
- Олигоастенозооспермия — наихудшая патология, так как включает в себя все имеющиеся дефекты сперматозоидов: отсутствие прямолинейного движения, неправильные формы и другие морфологические нарушения.
Именно азооспермия играет решающую роль при невозможности зачать ребенка длительное время. Результаты анализа при азооспермии показывают, что в семенной жидкости обследуемого мужчины полностью отсутствуют активные и подвижные сперматозоиды. Азооспермия лечится путем операции варикоцеле, и если положительный результат не наблюдается, то паре предлагается воспользоваться экстраполярными методами оплодотворения. Возможно также, что пара рассмотрит вариант усыновления ребенка, ведь при азооспермии практически нет шансов на качественное оплодотворение.
Не менее важную роль играет астенотератозооспермия. Эта патология является наиболее часто встречающейся при диагностированном мужском бесплодии. Большинство сперматозоидов мужчины в этом случае полностью деформированы и не способны быстро и прямо двигаться. Опасность, которую таит в себе астенотератозооспермия, заключается в том, что, даже если и произойдет оплодотворение яйцеклетки, ребенок может родиться с серьезными генетическими нарушениями. Устраняется астенотератозооспермия методом ЭКО, когда в лабораторных условиях отбираются самые качественные сперматозоиды и яйцеклетки, и оплодотворение проводится искусственно.
Важно понимать, что азооспермия, олиготератозооспермия, астенотератозооспермия — это не окончательный приговор. Современная медицина располагает методами устранить данные патологии и помочь паре стать счастливыми родителями.